Mất răng toàn hàm trong 10-20 năm, đeo hàm tháo lắp lâu ngày khiến xương hàm tiêu biến nghiêm trọng là thực trạng phổ biến ở người trung niên và cao tuổi tại Việt Nam. Nhiều người đến thăm khám với tình trạng xương hàm mỏng như “tờ giấy”, khuôn mặt hóp má, móm mém do mất nâng đỡ. Nỗi lo lớn nhất của họ là bị từ chối trồng răng vì “không đủ xương để cắm trụ Implant”, buộc phải chấp nhận sống với hàm tháo lắp bất tiện suốt đời. Vậy mất răng lâu năm có trồng implant được không?
Câu trả lời là HOÀN TOÀN CÓ THỂ. Với kỹ thuật nha khoa hiện đại, tiêu xương hàm có trồng răng được không không còn là câu hỏi khó, mà là vấn đề lựa chọn đúng phác đồ điều trị. Trồng răng all on 6 cho người tiêu xương đòi hỏi quy trình phức tạp hơn, có thể kết hợp các thủ thuật bổ sung như ghép xương, nâng xoang ghép xương all on 6 hoặc thậm chí sử dụng trụ Implant xương gò má trong những trường hợp cực nặng.
Bài viết này sẽ giải đáp chi tiết về cơ chế tiêu xương, các giải pháp kỹ thuật “cứu cánh”, quy trình điều trị đặc biệt và chi phí thực tế để bạn có cái nhìn toàn diện và đưa ra quyết định đúng đắn. Tìm hiểu thêm về trồng răng Implant toàn hàm All on 6 để nắm rõ công nghệ cơ bản trước khi đi sâu vào các trường hợp phức tạp.
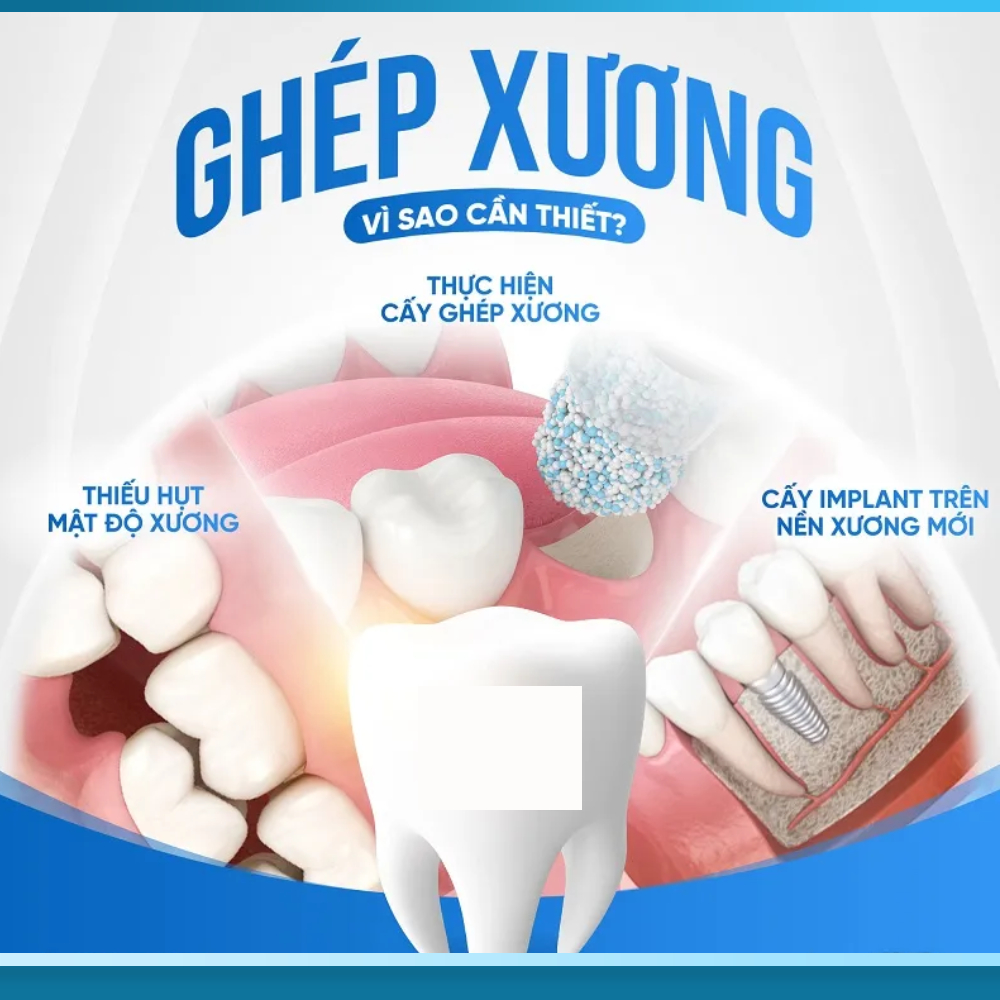
Tại sao mất răng lâu năm lại dẫn đến tiêu xương hàm nghiêm trọng?
Để hiểu tại sao mất răng lâu năm có trồng implant được không lại là câu hỏi phức tạp, chúng ta cần nắm rõ cơ chế sinh học của quá trình tiêu xương hàm. Đây không phải là một biến chứng ngẫu nhiên mà là hậu quả tất yếu của việc mất răng kéo dài, tuân theo những quy luật sinh học chặt chẽ mà y học đã nghiên cứu rõ ràng.
Xương hàm, giống như mọi loại xương trong cơ thể, là một mô sống luôn trong trạng thái cân bằng động giữa quá trình tạo xương mới (do tế bào tạo xương – osteoblast) và phá hủy xương cũ (do tế bào hủy xương – osteoclast). Sự cân bằng này được duy trì nhờ những kích thích cơ học, đặc biệt là lực nhai được truyền từ răng xuống chân răng, sau đó phân tán vào xương hàm xung quanh.
Mỗi khi bạn ăn nhai, lực cắn trung bình 100-250N ở vùng răng cửa và lên đến 400-600N ở vùng răng hàm được truyền xuống xương, kích thích tế bào xương hoạt động và duy trì mật độ. Đây chính là nội dung cốt lõi của Định luật Wolff (Wolff’s Law) được bác sĩ Julius Wolff phát biểu từ năm 1892: “Xương thích nghi với những tải trọng được đặt lên nó. Nếu tải trọng tăng, xương phát triển mạnh hơn. Nếu tải trọng giảm, xương yếu đi.”
Khi mất răng, toàn bộ cơ chế này sụp đổ. Không còn lực nhai kích thích, xương hàm nhận được tín hiệu rằng nó “không còn cần thiết” nữa. Cơ thể, với bản năng tối ưu hóa nguồn lực, bắt đầu “tái chế” xương hàm để lấy canxi, phospho và các khoáng chất khác phục vụ cho các bộ phận cần thiết hơn.
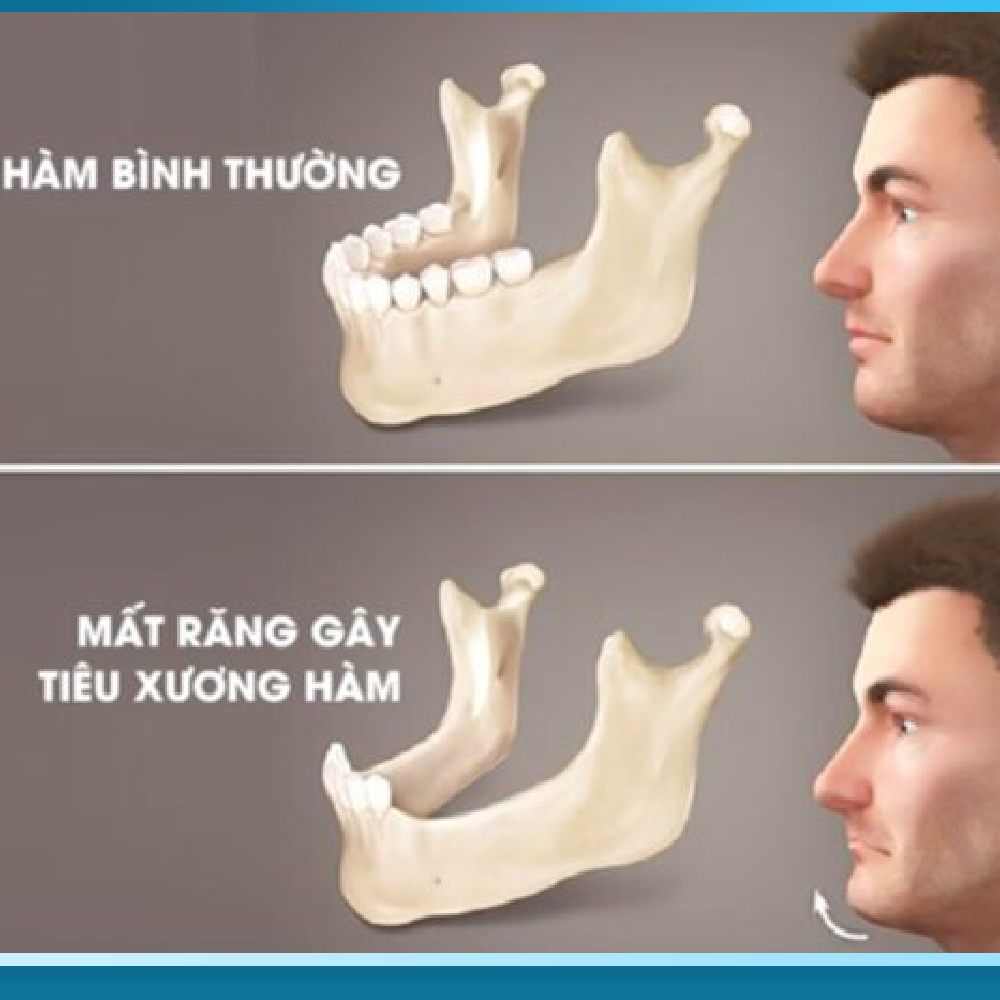
Quá trình tiêu xương (bone resorption) diễn ra theo hai chiều: chiều rộng (xương bị mỏng dần từ ngoài vào trong) và chiều cao (xương bị thấp dần từ trên xuống dưới). Nghiên cứu của Carlsson và Persson (1967) – một trong những nghiên cứu dài hạn đầu tiên về tiêu xương sau mất răng – theo dõi 51 bệnh nhân trong 25 năm cho thấy tốc độ tiêu xương trung bình là 0,5-1mm mỗi năm ở hàm dưới và 0,3-0,8mm mỗi năm ở hàm trên.
Con số này nghe có vẻ nhỏ, nhưng khi tích lũy qua 10-20 năm, hậu quả là thảm khốc. Một người mất răng lâu 15 năm có thể mất đi 7-15mm chiều cao xương – tương đương với gần một nửa chiều cao xương ban đầu. Ở hàm dưới, xương thường có chiều cao ban đầu khoảng 20-25mm, nhưng sau 15-20 năm mất răng có thể chỉ còn 8-12mm. Ở hàm trên, tình trạng còn nghiêm trọng hơn do xoang hàm – một khoang rỗng chứa không khí nằm ngay phía trên răng hàm – có xu hướng giãn xuống khi mất răng. Khi xương tiêu biến, đáy xoang hàm càng giảm xuống thấp, chỉ còn lớp xương mỏng 2-4mm giữa đáy xoang và nướu, khiến việc cấy Implant trở nên cực kỳ khó khăn.
Đặc biệt nguy hiểm hơn, việc đeo hàm tháo lắp lâu năm còn đẩy nhanh quá trình tiêu xương. Nghiên cứu của Tallgren (1972) cho thấy tốc độ tiêu xương ở người đeo hàm tháo lắp nhanh hơn 4-5 lần so với người mất răng nhưng không đeo gì. Lý do là hàm tháo lắp tạo áp lực không đều lên nướu và xương, gây viêm mãn tính và kích thích tế bào hủy xương hoạt động mạnh hơn.
Hàm tháo lắp càng lỏng, càng lung lay, tốc độ tiêu xương càng nhanh. Đây là một vòng luẩn quẩn: tiêu xương làm hàm lỏng → hàm lỏng làm tiêu xương nhanh hơn → xương càng tiêu càng khó giữ hàm.
Hậu quả của tiêu xương không chỉ dừng ở việc thiếu xương để cấy Implant. Về mặt thẩm mỹ, khi xương hàm mất đi, mô mềm (môi, má, nướu) mất đi nâng đỡ, khiến khuôn mặt hóp má sâu, môi xẹp, cằm nhọn, xuất hiện nếp nhăn sâu quanh miệng (marionette lines), tạo vẻ ngoài già nua hơn 10-15 tuổi so với tuổi thực. Về chức năng, việc mất xương làm giảm khả năng ăn nhai, ảnh hưởng đến dinh dưỡng và sức khỏe tổng thể. Nghiên cứu của Moynihan và cộng sự (2000) cho thấy người mất răng toàn hàm có nguy cơ suy dinh dưỡng protein-năng lượng cao gấp 2,3 lần so với người có răng đầy đủ.
Tuy nhiên, điều quan trọng cần hiểu là tiêu xương không phải là “án tử” với giải pháp Implant. Chỉ là quy trình điều trị cần được điều chỉnh, bổ sung các thủ thuật đặc biệt để tái tạo lại xương đã mất hoặc sử dụng kỹ thuật đặc biệt khi không thể tái tạo xương. Đây chính là nội dung của phần tiếp theo.
3 Giải pháp “cứu cánh” để trồng All on 6 khi xương hàm không đủ
Khi đối mặt với câu hỏi tiêu xương hàm có trồng răng được không, câu trả lời phụ thuộc vào mức độ tiêu xương và lựa chọn giải pháp kỹ thuật phù hợp. Y học nha khoa hiện đại cung cấp ba giải pháp chính cho trồng răng all on 6 cho người tiêu xương, mỗi giải pháp áp dụng cho một mức độ tiêu xương khác nhau với ưu nhược điểm riêng. Việc lựa chọn giải pháp nào phụ thuộc vào đánh giá chính xác qua phim CT 3D và kinh nghiệm của bác sĩ chuyên khoa.
Ghép xương hàm (Bone Grafting) – Giải pháp cho tiêu xương mức độ trung bình
Ghép xương là phương pháp phổ biến nhất để tái tạo lại xương hàm đã bị tiêu biến, áp dụng khi chiều cao xương còn lại từ 6-10mm và chiều rộng từ 4-6mm – không đủ để cấy Implant ổn định nhưng vẫn còn nền tảng xương tốt. Nguyên lý của ghép xương là sử dụng vật liệu ghép (graft material) đóng vai trò như “khung đỡ” để xương thật từ hai bên bò vào, phát triển và thay thế dần vật liệu ghép, tạo ra khối xương mới có đủ kích thước và mật độ để cấy Implant.
Có ba loại vật liệu ghép xương chính được sử dụng trong nha khoa. Xương tự thân (autograft) là xương được lấy từ chính cơ thể bệnh nhân, thường từ cằm, xương hông hoặc xương sọ. Đây là vật liệu ghép “vàng” vì có tế bào sống, tích hợp nhanh nhất (3-4 tháng) và không có nguy cơ bị đào thải. Tuy nhiên, nhược điểm là phải phẫu thuật thêm một vị trí để lấy xương, gây đau và kéo dài thời gian hồi phục. Nghiên cứu của Misch (1996) cho thấy tỷ lệ thành công của ghép xương tự thân đạt 95-98%.
Xương đồng loài (allograft) là xương người hiến tặng đã được xử lý, khử tế bào và vô trùng. Ưu điểm là không cần phẫu thuật lấy xương, giảm đau và thời gian phẫu thuật. Nhược điểm là tích hợp chậm hơn (4-6 tháng) và có nguy cơ bị đào thải nhẹ. Tại Việt Nam, xương đồng loài chưa phổ biến do vấn đề nguồn cung và tâm lý người dân.
Xương dị loài và xương nhân tạo (xenograft và alloplast) là vật liệu được sử dụng nhiều nhất hiện nay. Xương dị loài thường từ bò (Bio-Oss) hoặc heo, đã được xử lý loại bỏ protein để chỉ còn cấu trúc khoáng. Xương nhân tạo là vật liệu tổng hợp từ Hydroxyapatite, Tricalcium Phosphate hoặc kết hợp cả hai. Ưu điểm lớn nhất là có sẵn, không giới hạn số lượng, giá thành hợp lý và tỷ lệ thành công cao (90-95% theo nghiên cứu của Jensen và Terheyden, 2009). Thời gian tích hợp là 4-6 tháng.
Quy trình ghép xương thường diễn ra như sau: bác sĩ rạch lợi, bộc lộ xương hàm, làm sạch bề mặt xương và tạo các lỗ nhỏ (microdrill) để tăng lưu lượng máu. Sau đó, vật liệu ghép xương được đặt vào vùng thiếu hụt và phủ bằng màng ngăn (membrane) để ngăn mô mềm xâm nhập vào, cho phép xương phát triển không bị cản trở. Màng ngăn có thể là màng tự tiêu (collagen membrane) hoặc màng không tiêu (titanium mesh – dùng cho ghép xương lớn). Cuối cùng, vết mổ được khâu kín và chờ xương tích hợp 4-6 tháng trước khi cấy Implant.
Trong một số trường hợp, nếu lượng xương ghép ít (dưới 3mm), bác sĩ có thể ghép xương và cấy Implant đồng thời trong một ca phẫu thuật, giúp tiết kiệm thời gian. Tuy nhiên, điều này chỉ khả thi khi trụ Implant đạt được độ ổn định ban đầu tối thiểu 35-40 Ncm trong xương còn lại.
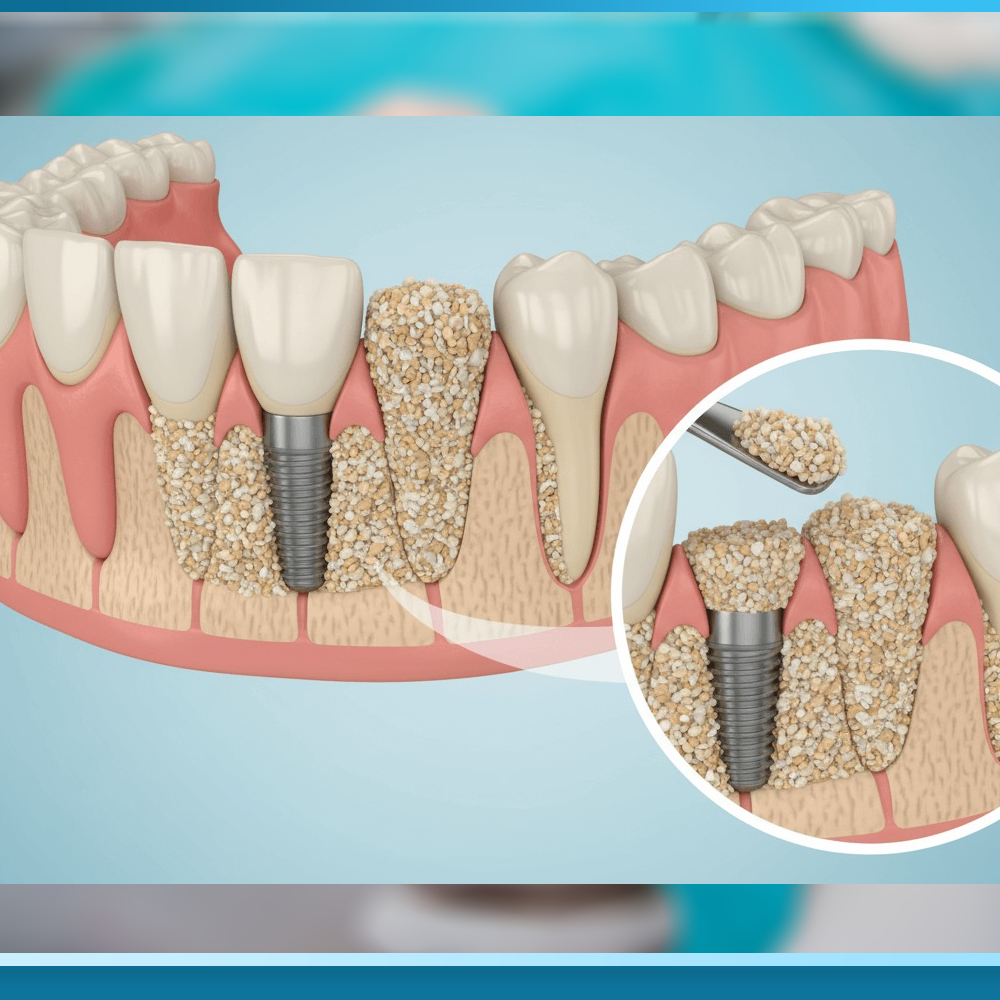
Nâng xoang hàm (Sinus Lift) – Dành riêng cho hàm trên bị tiêu xương nặng
Nâng xoang ghép xương all on 6 là thủ thuật đặc biệt dành cho hàm trên khi chiều cao xương từ đáy xoang hàm đến nướu còn dưới 4-5mm – không đủ để cấy trụ Implant dài tối thiểu 10mm. Xoang hàm (sinus maxillaris) là một khoang rỗng chứa không khí nằm trong xương hàm trên, có chức năng làm nhẹ đầu, tạo cộng hưởng khi phát âm và điều hòa nhiệt độ không khí hít vào. Khi mất răng hàm trên, xoang hàm có xu hướng giãn xuống (pneumatization), chiếm dụng không gian xương đã tiêu biến.
Thủ thuật nâng xoang về cơ bản là “đẩy màng xoang lên cao hơn” để tạo ra khoảng trống, sau đó lấp đầy khoảng trống này bằng xương ghép. Có hai kỹ thuật nâng xoang chính với mức độ xâm lấn và chỉ định khác nhau.
Nâng xoang kín (Sinus Lift bằng phương pháp Osteotome hoặc Crestal approach) ít xâm lấn hơn, áp dụng khi còn 4-6mm xương. Bác sĩ tạo lỗ từ đỉnh xương (nơi sẽ cấy Implant), sử dụng dụng cụ đặc biệt để đẩy nhẹ màng xoang lên 2-4mm, nhồi xương ghép vào và cấy Implant ngay trong cùng một ca phẫu thuật. Ưu điểm là ít đau, hồi phục nhanh, tiết kiệm thời gian. Nhược điểm là chỉ nâng được ít xương và có nguy cơ rách màng xoang cao hơn nếu bác sĩ không có kinh nghiệm.
Nâng xoang mở (Sinus Lift bằng phương pháp Lateral Window approach) là kỹ thuật chuẩn cho tiêu xương nặng, khi còn dưới 4mm xương. Bác sĩ mở một “cửa sổ” nhỏ ở thành bên xoang hàm, cẩn thận bóc tách màng xoang (màng Schneider) mà không làm rách, đẩy màng lên cao 8-12mm, nhồi xương ghép vào khoảng trống và đóng cửa sổ lại bằng màng ngăn. Sau đó chờ xương ghép tích hợp 5-6 tháng mới cấy Implant.
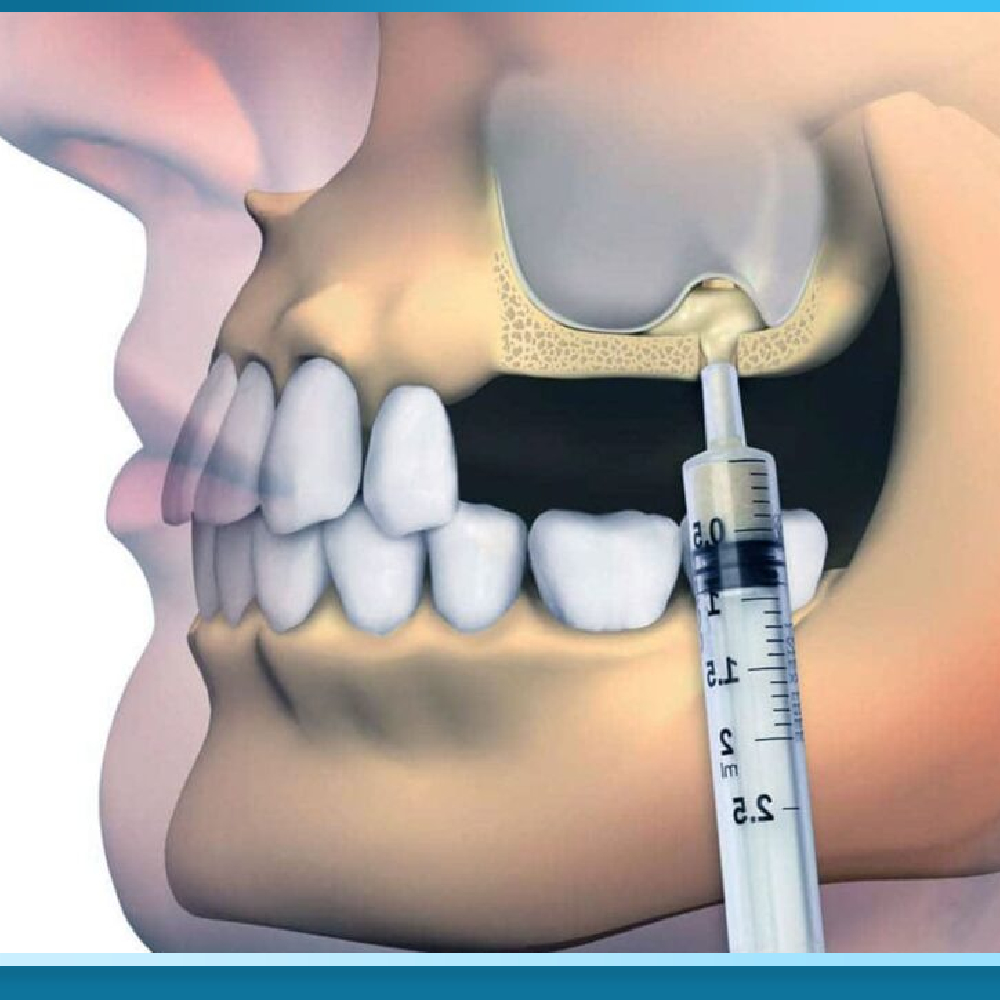
Biến chứng nghiêm trọng nhất của nâng xoang là rách màng xoang trong khi phẫu thuật, xảy ra ở khoảng 10-15% ca. Nếu rách nhỏ (dưới 5mm), bác sĩ có thể dùng màng collagen vá lại và tiếp tục. Nếu rách lớn, phẫu thuật phải dừng lại và hẹn lại sau 2-3 tháng khi màng đã tự liền.
Các biến chứng khác bao gồm viêm xoang cấp (sinusitis), chảy máu mũi, tê tạm thời vùng má. Tuy nhiên, với bác sĩ có kinh nghiệm và sử dụng phim CT 3D lập kế hoạch kỹ lưỡng, tỷ lệ biến chứng có thể giảm xuống dưới 5%.
Cấy ghép Implant xương gò má (Zygomatic Implant) – Giải pháp cuối cùng cho tiêu xương cực nặng
Đây là “vũ khí hạng nặng” dành cho những trường hợp tiêu xương hàm trên cực kỳ nghiêm trọng (chiều cao xương còn dưới 3-4mm), không thể ghép xương do mất quá nhiều xương hoặc bệnh nhân không muốn chờ đợi 6-9 tháng cho ghép xương. Thay vì cấy trụ Implant vào xương hàm, kỹ thuật này sử dụng trụ Implant siêu dài (35-55mm) bám vào xương gò má (xương zygomatic) – một khối xương chắc khỏe nằm ở má, không bị tiêu biến dù mất răng bao lâu.
Kỹ thuật Zygomatic Implant được phát triển bởi giáo sư Per-Ingvar Brånemark (cha đẻ của Implant hiện đại) vào cuối những năm 1980, ban đầu dành cho bệnh nhân sau phẫu thuật cắt bỏ khối u xương hàm. Tuy nhiên, nó nhanh chóng được mở rộng ứng dụng cho những trường hợp tiêu xương nặng thông thường. Phẫu thuật Zygomatic phức tạp hơn rất nhiều, đòi hỏi bác sĩ phải được đào tạo chuyên sâu về giải phẫu xương mặt, thường thực hiện dưới gây mê toàn thân, mất 2-3 giờ cho mỗi bên. Trụ Zygomatic đi xuyên qua xoang hàm và neo chặt vào xương gò má ở phía trên, cho độ ổn định ban đầu rất cao (thường trên 50 Ncm), cho phép gắn răng tạm ngay mà không cần chờ tích hợp xương.
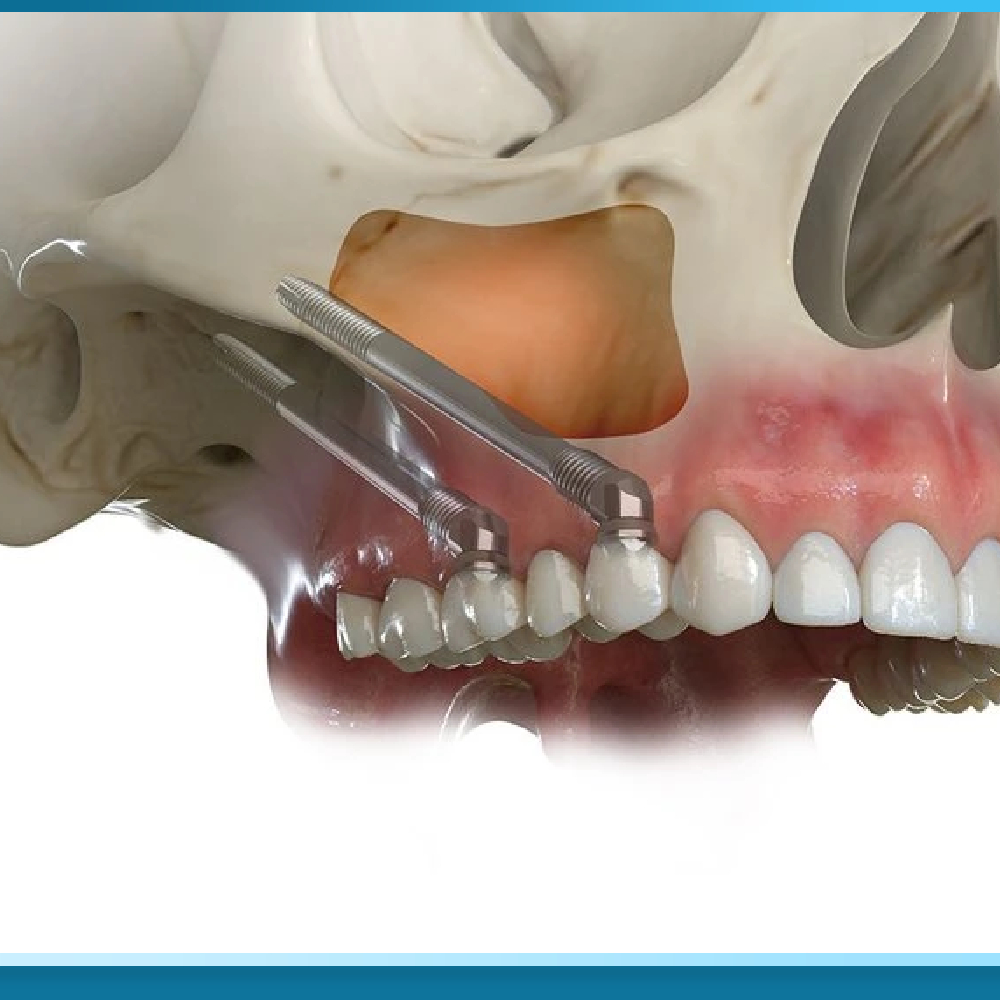
Nghiên cứu dài hạn của Maló và cộng sự (2008) theo dõi 150 bệnh nhân trong 10 năm cho thấy tỷ lệ thành công của Zygomatic Implant đạt 95,6% – tương đương với Implant thông thường. Tuy nhiên, chi phí của giải pháp này rất cao (thường gấp 2-3 lần All-on-6 thông thường) và chỉ có số ít bác sĩ tại Việt Nam có đủ trình độ và kinh nghiệm thực hiện an toàn.
Biến chứng nghiêm trọng nhất là nhiễm trùng xoang hàm, tổn thương dây thần kinh mặt hoặc thủng vào ổ mắt nếu bác sĩ định vị sai. Do đó, Zygomatic Implant chỉ nên được cân nhắc khi tất cả các giải pháp khác đã thất bại hoặc không khả thi.
Quy trình cấy ghép Implant cho người bị tiêu xương: Khác gì so với thông thường?
Trồng răng all on 6 cho người tiêu xương không đơn giản là “cấy 6 trụ Implant” như trường hợp thông thường, mà là một quy trình điều trị phức tạp, đa giai đoạn với nhiều điểm khác biệt quan trọng. Hiểu rõ những khác biệt này giúp bạn có kỳ vọng thực tế về thời gian điều trị và chi phí.
Bước khảo sát – Quyết định mọi thứ
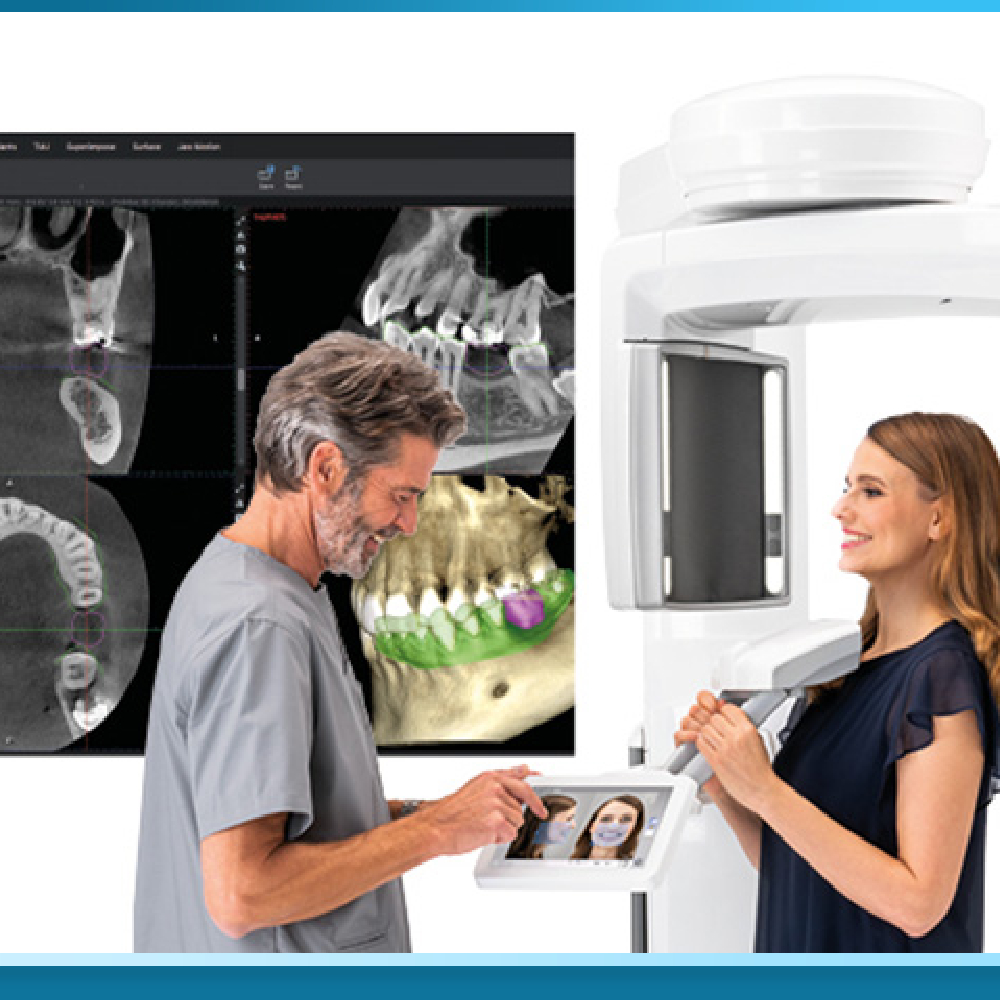
Nếu với trường hợp xương tốt, một phim X-quang Panoramic có thể đủ để lập kế hoạch cơ bản, thì với người bị tiêu xương, chụp CT Cone Beam 3D là bắt buộc tuyệt đối. CT 3D cho phép bác sĩ đo chính xác chiều cao, chiều rộng, mật độ xương từng milimét tại từng vị trí dự định cấy Implant, xác định vị trí xoang hàm, dây thần kinh ổ răng dưới và lập kế hoạch ghép xương chính xác. Hình ảnh CT được nhập vào phần mềm lập kế hoạch 3D (như Nobel Clinician, Simplant, Blue Sky Plan) để mô phỏng toàn bộ quá trình: cần ghép xương ở đâu, bao nhiêu, vị trí và góc độ cấy Implant tối ưu, thiết kế màng ngăn và cầu răng.
Ngoài ra, bệnh nhân cần xét nghiệm máu đầy đủ hơn so với trường hợp thông thường, bao gồm công thức máu, đông máu, chức năng gan thận, vitamin D và canxi huyết thanh (nếu nghi ngờ loãng xương). Nếu xét nghiệm cho thấy mật độ xương thấp (osteopenia hoặc osteoporosis), bác sĩ có thể yêu cầu bổ sung vitamin D và canxi trong 2-3 tháng trước phẫu thuật để cải thiện chất lượng xương và tăng tỷ lệ thành công.
Thời gian điều trị – Dài hơn đáng kể
Đây là điểm khác biệt lớn nhất khiến nhiều bệnh nhân bất ngờ. Với trường hợp xương tốt, tổng thời gian từ cấy Implant đến gắn răng sứ chỉ 4-6 tháng. Nhưng với người tiêu xương cần ghép xương, thời gian có thể kéo dài đáng kể tùy mức độ ghép.
Nếu ghép xương ít (dưới 3mm, ghép đồng thời với cấy Implant), thời gian không tăng nhiều. Bác sĩ ghép xương và cấy Implant trong cùng một ca phẫu thuật, sau đó chờ 5-6 tháng cho cả xương ghép và Implant tích hợp cùng lúc. Tổng thời gian khoảng 6-7 tháng, chỉ dài hơn trường hợp thông thường 1-2 tháng.
Nếu ghép xương nhiều (trên 3mm) hoặc nâng xoang mở, quy trình chia thành hai giai đoạn rõ rệt. Giai đoạn 1: Ghép xương hoặc nâng xoang, chờ xương ghép tích hợp 4-6 tháng. Giai đoạn 2: Cấy 6 trụ Implant, chờ Implant tích hợp thêm 3-4 tháng, rồi mới gắn răng sứ. Tổng thời gian lên đến 8-12 tháng, gấp đôi so với trường hợp thông thường. Điều này đòi hỏi sự kiên nhẫn lớn từ bệnh nhân, nhưng đây là thời gian sinh học cần thiết, không thể vội vàng nếu muốn đảm bảo thành công lâu dài.
Trong thời gian chờ xương tích hợp (4-6 tháng đầu), bệnh nhân vẫn phải sống với hàm tháo lắp. Một số phòng khám có thể chế tác hàm tạm mềm hơn, nhẹ hơn để tránh gây áp lực lên vùng ghép xương. Đây là giai đoạn khó chịu nhất về mặt tâm lý vì bệnh nhân đã bỏ tiền nhưng chưa thấy kết quả. Tuy nhiên, việc tuân thủ nghiêm ngặt chế độ chăm sóc trong giai đoạn này quyết định 50% sự thành công. Bệnh nhân cần tránh ăn thức ăn cứng ở vùng ghép xương, vệ sinh răng miệng cực kỳ sạch sẽ, không hút thuốc lá và tái khám đúng lịch để bác sĩ kiểm tra.
Quy trình phẫu thuật – Phức tạp và tỉ mỉ hơn
Ca phẫu thuật cho người tiêu xương mất nhiều thời gian hơn (3-5 giờ so với 2-3 giờ ở trường hợp thông thường) do phải thực hiện thêm nhiều bước. Bác sĩ không chỉ cấy Implant mà còn phải ghép xương, đặt màng ngăn, đôi khi phải lấy xương từ vị trí khác trong cùng ca phẫu thuật. Điều này đòi hỏi kỹ thuật cao hơn, tỉ mỉ hơn và quan trọng nhất là kinh nghiệm dày dặn của bác sĩ.
Sau phẫu thuật, giai đoạn hồi phục cũng khó chịu hơn. Sưng đau thường kéo dài 5-7 ngày so với 3-5 ngày ở trường hợp thông thường. Một số bệnh nhân có thể bị bầm tím vùng má, đặc biệt khi nâng xoang mở. Tuy nhiên, với thuốc giảm đau, kháng sinh phù hợp và chườm đá đúng cách, hầu hết bệnh nhân đều chịu đựng được và hồi phục tốt.
Yêu cầu về chăm sóc sau phẫu thuật – Nghiêm ngặt hơn nhiều
Người ghép xương cần tuân thủ chế độ chăm sóc nghiêm ngặt hơn rất nhiều so với cấy Implant thông thường. Trong 2 tuần đầu, tuyệt đối không xì mũi mạnh (đối với trường hợp nâng xoang) vì có thể làm tăng áp lực trong xoang, đẩy màng xoang xuống và làm xương ghép bị đào thải. Không uống nước bằng ống hút, không chơi nhạc cụ thổi (kèn, sáo), không bay máy bay trong 2 tuần đầu. Vệ sinh răng miệng phải cực kỳ tốt với súc miệng Chlorhexidine 0,12% ba lần/ngày trong 3 tuần, chải răng nhẹ nhàng tránh vùng phẫu thuật.
Lịch tái khám cũng dày hơn: tuần 1, tuần 2, tháng 1, tháng 2, tháng 3, tháng 4-5 để bác sĩ kiểm tra quá trình tích hợp xương qua phim X-quang và đánh giá có thể cấy Implant chưa. Bỏ lỡ bất kỳ lần tái khám nào có thể bỏ lỡ dấu hiệu sớm của nhiễm trùng hoặc xương ghép bị đào thải, dẫn đến thất bại toàn bộ.
Tóm lại, mất răng lâu năm có trồng implant được không hoàn toàn khả thi, nhưng đòi hỏi bệnh nhân phải có sự kiên nhẫn, tuân thủ cao và chuẩn bị tâm lý cho một hành trình điều trị dài hơn, phức tạp hơn so với người có xương tốt.

Chi phí phát sinh: Ghép xương, nâng xoang giá bao nhiêu?
Một trong những câu hỏi quan trọng nhất khi cân nhắc trồng răng all on 6 cho người tiêu xương là chi phí thực tế. Nhiều bệnh nhân bị “sốc” khi được báo giá vì họ chỉ tính đến chi phí All-on-6 cơ bản mà không biết rằng các thủ thuật bổ sung như ghép xương, nâng xoang có thể tăng thêm đáng kể tổng chi phí.
Cảnh báo quan trọng: Hầu hết các gói giá All-on-6 “trọn gói” được quảng cáo (từ 80-150 triệu VNĐ/hàm) thường chỉ bao gồm chi phí cấy 6 trụ Implant, abutment, răng sứ và các dịch vụ cơ bản như thăm khám, chụp phim, thuốc. Các thủ thuật phức tạp như ghép xương, nâng xoang thường KHÔNG được bao gồm trong gói này và sẽ tính phí riêng. Điều này hoàn toàn hợp lý vì không phải ai cũng cần ghép xương, và mức độ ghép xương mỗi người khác nhau, không thể định giá cố định.
Chi phí ghép xương hàm:
Ghép xương có thể tính theo đơn vị răng (mỗi vùng cần ghép) hoặc theo khối lượng xương ghép. Tại Việt Nam, mức giá tham khảo như sau:
- Ghép xương nhỏ (dưới 2mm, tại 1-2 vị trí): 3-8 triệu VNĐ/vùng
- Ghép xương trung bình (2-4mm, nhiều vị trí): 10-20 triệu VNĐ/hàm
- Ghép xương lớn (trên 4mm, cần lấy xương tự thân hoặc dùng màng titanium): 25-40 triệu VNĐ/hàm
Chi phí này bao gồm vật liệu ghép xương (xương nhân tạo hoặc xương dị loài), màng ngăn collagen, thuốc và phẫu thuật. Nếu cần lấy xương tự thân từ hông hoặc xương sọ, chi phí có thể tăng thêm 20-30 triệu do phức tạp hơn và cần gây mê toàn thân.
Chi phí nâng xoang:
- Nâng xoang kín (Crestal approach): 8-15 triệu VNĐ/bên
- Nâng xoang mở (Lateral Window): 20-35 triệu VNĐ/bên
Chi phí nâng xoang phụ thuộc vào chiều cao cần nâng, loại xương ghép sử dụng và kỹ thuật của bác sĩ. Nâng xoang mở tốn kém hơn vì phức tạp hơn, mất nhiều thời gian và đòi hỏi kỹ năng cao.
Ví dụ tổng chi phí thực tế:
Trường hợp 1: Bệnh nhân mất răng 8 năm, tiêu xương nhẹ ở hàm dưới, cần ghép xương nhỏ tại 2 vị trí.
- Chi phí All-on-6 cơ bản: 100 triệu VNĐ
- Ghép xương nhỏ: 6 triệu VNĐ
- Tổng: 106 triệu VNĐ
Trường hợp 2: Bệnh nhân mất răng 15 năm, tiêu xương nặng ở hàm trên, cần nâng xoang mở hai bên + ghép xương.
- Chi phí All-on-6 cơ bản: 120 triệu VNĐ
- Nâng xoang mở 2 bên: 50 triệu VNĐ (25 triệu x 2)
- Ghép xương bổ sung: 15 triệu VNĐ
- Tổng: 185 triệu VNĐ
Trường hợp 3: Bệnh nhân tiêu xương cực nặng, cần Zygomatic Implant.
- Chi phí Zygomatic All-on-4 (sử dụng 2 trụ Zygomatic + 2 trụ thường): 200-300 triệu VNĐ
Như vậy, tùy vào mức độ tiêu xương, tổng chi phí trồng răng all on 6 cho người tiêu xương có thể dao động từ 100 triệu đến 300 triệu VNĐ cho một hàm – chênh lệch rất lớn. Đây là lý do tại sao việc thăm khám, chụp CT 3D và được bác sĩ tư vấn chi tiết trước khi quyết định là cực kỳ quan trọng. Không nên tin vào các quảng cáo “giá rẻ nhất thị trường” mà không rõ gói dịch vụ bao gồm những gì.
Câu hỏi thường gặp (FAQ)
1. Ghép xương có đau không?
Trong quá trình ghép xương, bạn KHÔNG cảm thấy đau vì được gây tê hoàn toàn hoặc tiền mê tĩnh mạch. Bác sĩ sẽ đảm bảo vùng phẫu thuật tê hoàn toàn trước khi bắt đầu, tương tự như khi cấy Implant thông thường. Sau khi hết thuốc tê (3-6 giờ sau phẫu thuật), bạn sẽ cảm thấy sưng và đau ê ẩm nhiều hơn so với cấy Implant thông thường một chút. Điều này là bình thường vì ghép xương đòi hỏi phải rạch lợi rộng hơn, bóc tách mô nhiều hơn và đặt vật liệu ghép vào xương. Cảm giác đau thường ở mức 4-6 trên thang điểm VAS 0-10, cao hơn cấy Implant đơn thuần (3-4 điểm).
Sưng đau thường đạt đỉnh vào ngày thứ 2-3, sau đó giảm dần và hầu như biến mất sau 7-10 ngày. Để kiểm soát đau, bác sĩ sẽ kê đơn thuốc giảm đau mạnh hơn một chút (có thể là Ibuprofen 600mg thay vì 400mg, hoặc kết hợp với Paracetamol), kháng sinh dự phòng kéo dài 7-10 ngày và thuốc súc miệng Chlorhexidine. Hầu hết bệnh nhân cho biết mức độ đau hoàn toàn chịu đựng được và giảm nhanh sau 3-4 ngày. Để giảm sưng, bạn nên chườm đá gián đoạn trong 48 giờ đầu, ngủ với gối cao và tránh vận động mạnh. Một số bệnh nhân có thể bị bầm tím nhẹ ở vùng má, nhưng điều này sẽ tự biến mất sau 1-2 tuần.
2. Xương nhân tạo có tốt bằng xương thật không?
Xương nhân tạo (hoặc xương dị loài) không thay thế xương thật mà đóng vai trò như “khung đỡ tạm thời” để xương thật từ hai bên bò vào, phát triển và thay thế dần. Quá trình này gọi là “creeping substitution” (thay thế dần) và diễn ra trong 4-12 tháng. Vật liệu ghép xương hiện đại như Bio-Oss (xương bò), BoneCeramic (Hydroxyapatite + TCP) có cấu trúc xốp tương tự xương thật, cho phép mạch máu và tế bào xương xâm nhập vào dễ dàng. Về mặt cơ học và sinh học, kết quả cuối cùng (xương mới hình thành) có chất lượng tương đương với xương ban đầu, đủ để giữ chắc trụ Implant.
3. Người già 70, 80 tuổi bị tiêu xương có làm được không?
Tuổi tác KHÔNG phải là yếu tố quyết định việc có thể trồng Implant hay không. Yếu tố quan trọng nhất là sức khỏe tổng quát và khả năng chịu đựng phẫu thuật. Nghiên cứu của Heydecke và cộng sự (2003) trên 102 bệnh nhân trên 70 tuổi cho thấy tỷ lệ thành công Implant ở người cao tuổi chỉ thấp hơn người trẻ khoảng 2-3%, không có ý nghĩa thống kê. Xương của người 70-80 tuổi có thể tích hợp với trụ Implant titanium hoàn toàn bình thường, chỉ là thời gian có thể chậm hơn 1-2 tháng. Điều kiện để người cao tuổi có thể ghép xương và cấy Implant an toàn bao gồm: không mắc bệnh tim mạch cấp tính trong 6 tháng gần đây (nhồi máu cơ tim, đột quỵ), huyết áp được kiểm soát ổn định (dưới 140/90 mmHg), đường huyết kiểm soát tốt nếu có tiểu đường (HbA1c dưới 7-8%), không dùng thuốc chống đông máu liều cao không thể ngừng tạm thời (Warfarin, Rivaroxaban), và chức năng gan thận ổn định.
Nếu đáp ứng các điều kiện này, người 70-80 tuổi hoàn toàn có thể ghép xương, cấy Implant và hưởng lợi ích của một hàm răng chắc khỏe. Thực tế, nhiều nghiên cứu cho thấy người cao tuổi sau khi trồng Implant có chất lượng cuộc sống cải thiện rõ rệt hơn người trẻ vì họ đã trải qua nhiều năm khổ sở với hàm tháo lắp và hiểu rõ giá trị của một hàm răng tốt. Tuy nhiên, người cao tuổi cần được đánh giá kỹ lưỡng hơn, có thể cần hội chẩn với bác sĩ tim mạch, nội khoa trước khi phẫu thuật và được theo dõi sát hơn trong giai đoạn hậu phẫu.

